消化器内科について
 消化器内科では、胃、十二指腸、小腸、大腸といった消化管と、膵臓、胆のう、脾臓、肝臓など消化を助ける酵素などを分泌・蓄積する消化器全体を取り扱う診療科です。
消化器内科では、胃、十二指腸、小腸、大腸といった消化管と、膵臓、胆のう、脾臓、肝臓など消化を助ける酵素などを分泌・蓄積する消化器全体を取り扱う診療科です。
消化器の不調では、胃痛・腹痛、胃もたれ、胸やけ、吐き気・嘔吐、膨満感、便秘、下痢、吐血、血便などの他に、発熱や全身倦怠感などの全身症状も現れることがあります。
消化器の疾患は、疾患の深刻度にかかわらず、同じような症状が現れる傾向があり、また症状の強さが必ずしも疾患の重篤度に比例しないこともあります。
ちょっとした痛みだから我慢できると考えて放置してしまうことで、思わぬ深刻な疾患を進行させてしまうこともあります。消化器の症状でお悩みがある場合、ささいなことでもかまいませんので、当院までご相談ください。
当院では、患者様の状態に応じて適宜胃カメラ検査、大腸カメラ検査などを行い、正確にどこが悪いのかを診断し、適切な治療を行ってまいります。
こんな症状があったら早めに消化器内科を受診しましょう
- ものを飲み込む際につかえる感じがする、飲み込みにくい
- のどに違和感がある
- のどがしみる
- 空咳がでる、声が嗄れる
- 胸やけがある
- げっぷが多い、呑酸(すっぱいものが上がってくる感じ)がある
- 吐き気がある、嘔吐してしまう
- 吐血した
- みぞおち(心窩部)が痛む、胃が痛む
- みぞおちのあたりに不快感がある
- 食欲がない、あまり食べられない
- 下腹部が痛む(臍の下の部分や、右下腹部、左下腹部など)
- 便秘が続く、下痢が続く、便秘と下痢をくりかえす
- 血便がでた
- 全身がだるい、倦怠感がある
- 健康診断で消化器の異常を指摘された(食道・胃・十二指腸・小腸・大腸、膵臓、胆のうなど)
腹部超音波(エコー)検査について
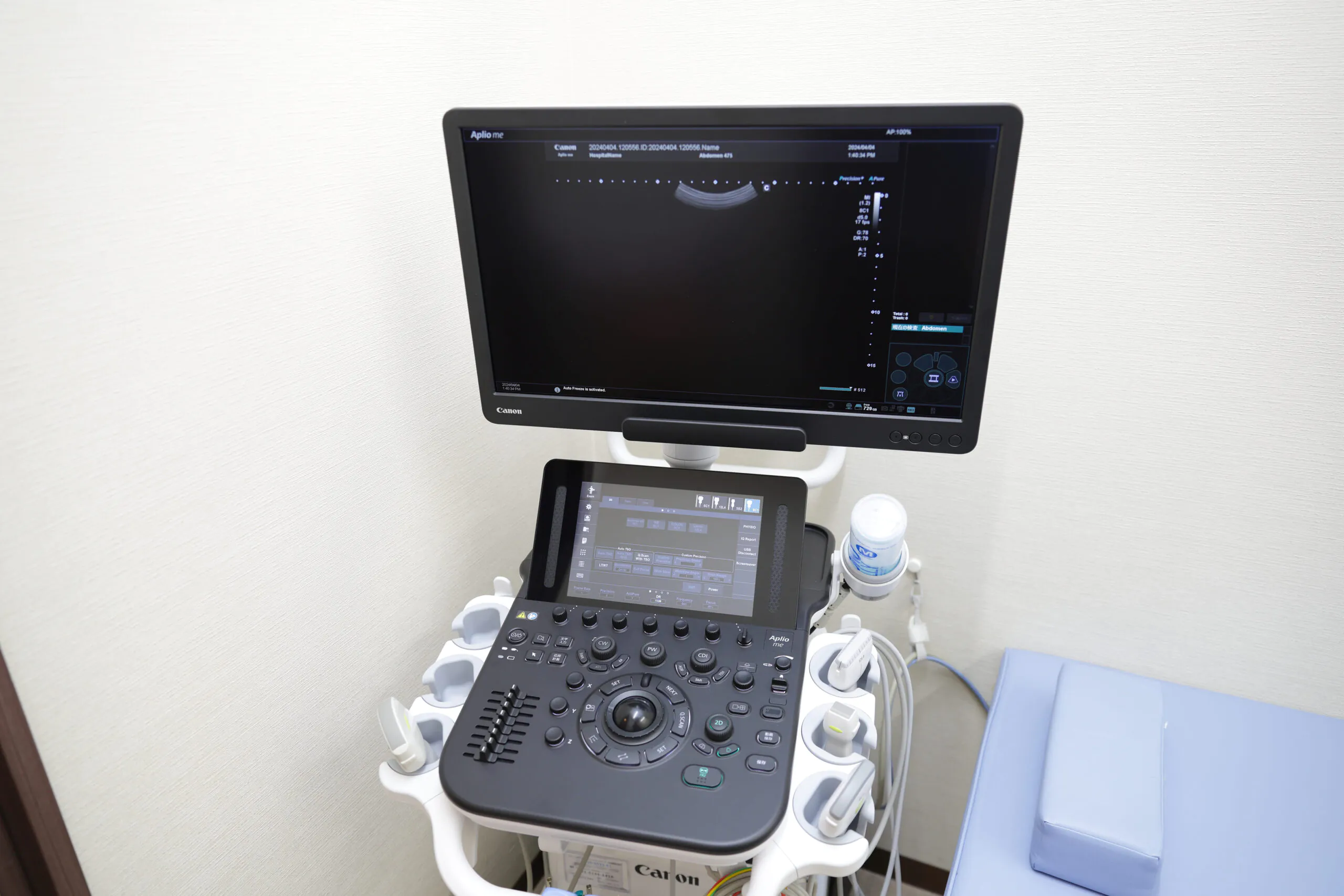 超音波検査は、体内に向けて超音波を照射し、体内で反射する部分と透過してしまう部分の差を画像化する検査で、内視鏡では観察することができない肝臓、胆のう、膵臓、脾臓といった消化器類の状態や腸管のむくみの状態、炎症の深さといったことが確認できます。
超音波検査は、体内に向けて超音波を照射し、体内で反射する部分と透過してしまう部分の差を画像化する検査で、内視鏡では観察することができない肝臓、胆のう、膵臓、脾臓といった消化器類の状態や腸管のむくみの状態、炎症の深さといったことが確認できます。
その上、観察部位の皮膚の表面に医療用のジェルを塗って、プローブと呼ばれる超音波の発受信機能がついたハンドピースを肌にあてて滑らせるだけですので、母親の胎内にいる赤ちゃんにも使うことのできる無侵襲な検査です。
当院では、消化器内科の専門医の立場から、高精度の検査を行うことができますので、通常では発見が難しい胆石、胆のう炎、肝のう胞、尿路結石なども正確に発見することが可能で、適切な治療につなげております。
食道疾患
逆流性食道炎
通常、胃の入り口はしっかりと括約筋で閉じられて、胃の内容物が食道へ逆流することはあまりありません。しかし、なんらかの理由でこの締め付けが弱くなってしまうと、強酸性の胃酸や消化酵素を含む胃の内容物が食道に長く滞留するようになり、耐酸性のない食道粘膜が炎症を起こした状態が逆流性食道炎です。以前は加齢によるものが主でしたが、食生活の変化から近年では若い世代でも発症が増えています。みぞおちの痛み、胸やけ、げっぷ、呑酸、のどのつかえ、空咳などが主な症状です。
食道裂孔ヘルニア
胸郭と腹腔を隔てて呼吸を補助するなどの役割を果たしている横隔膜には、食道を通すための食道裂孔という穴があいています。この食道裂孔がなんらかの事情でゆるんでしまい胃の上部が胸郭の中にはみ出てしまった状態が食道裂孔ヘルニアです。それだけであれば問題はないのですが、胃がはみ出すことによって逆流性食道炎のリスクが高くなってしまいます。肥満や猫背などのほか咳が続き腹圧が上がる人に起こりやすい状態です。
食道がん
食道がんは、飲酒や喫煙が発症リスクを高めることが知られているがんです。特にお酒をのむと顔が赤くなるタイプの人はアセトアルデヒドの分解が遅くなるため発症しやすいと考えられています。また逆流性衝動炎のために食道粘膜が胃粘膜の組織に置き換わってしまうバレット食道も食道がんの発症リスクを高めます。
食道は重要な臓器や血管などが隣接しており、進行すると浸潤や転移によって治療がむずかしくなりますので、早期発見が大切です。すこしでものどの違和感などの症状がある場合は、胃カメラ検査をうけるようにしてください。
食道乳頭腫
食道粘膜の扁平上皮がイボ状に盛り上がってできる良性腫瘍です。大きさは3mm~1cm程度でほとんど自覚症状はありません。食道下部が好発部位ですが、その他の部分にできることもあります。胃カメラ検査などで偶然発見されることが多く、特に治療を必要としないケースが多いのですが、経過観察は必要です。食道の炎症が発症要因の一つではないかと考えられています。
食道バレット上皮(バレット食道)
食道粘膜は扁平上皮ですが、胃の粘膜は自身を胃液から保護するため、円柱上皮という特殊な構造になっています。逆流性食道炎などによって、食道下部の粘膜が扁平上皮から円柱上皮に置き換わってしまうのが食道バレット上皮でバレット食道ともいいます。バレット化した部分が増えるほど食道がんの発症リスクが高まりますので、内視鏡による定期的な観察が大切です。
食道カンジダ(カンジダ性食道炎)
カンジダは真菌(カビ)の一種で、ふつうにどこにでも存在する常在菌の一つです。通常は免疫によって護られているため感染することはありませんが、体力が弱まったときなどで、食道に感染を起こすと食道に白い苔のように繁殖してしまうことがあります。自然に治癒することが多いのですが、感染の幅が広い場合や症状の強い場合は抗真菌薬を投与します。
好酸球性食道炎(アレルギー性食道炎)
好酸球とは、アレルギーに関連した白血球の成分の一つです。この好酸球が限定的に食道に集まってしまい、食道が慢性的に炎症を起こした状態が好酸球性食道炎で、原因は不明ですがなんらかの食物アレルギーが関連している可能性が考えられています。強い症状が現れていない場合、経過観察となりますが、飲み込みにくさやのどのつかえなどの症状が強い場合はステロイド薬を処方します。
胃・十二指腸疾患
急性胃炎
胃の粘膜が急激に炎症を起こした状態です。原因の多くはお酒の飲み過ぎ、ストレス、服用している薬(NSAIDsやステロイド薬など)、アレルギーなどです。胃を安静にしていることで多くの場合自然に治りますが、症状が強いときには胃酸分泌抑制薬などを処方することもあります。
胃びらん(びらん性胃炎)
びらん(糜爛)とは皮膚や粘膜に炎症が起こり、浅くただれてしまった状態をさす医療用語です。胃びらんは多くは急性の炎症から発症しますが、ときには慢性化してしまうこともあります。急性の場合はみぞおちの痛み、吐き気、胃分不快感などの症状が現れますが、慢性になると無症状で推移することも多く注意が必要です。治療は胃の動きを抑える薬などで行います。
慢性胃炎
胃が慢性的に炎症を起こしている状態が慢性胃炎です。原因のほとんどはピロリ菌感染によるもので、時に服用している薬剤が原因となることもあります。
症状は一般的に急性胃炎より弱めですが、胸やけや胃もたれなどの胃部不快感が現れます。まずはピロリ菌の除菌治療を行い、胃酸分泌抑制薬、胃粘膜修復薬などによって胃の機能を整えていきます。
胃潰瘍
胃壁は、粘膜層、粘膜下層、筋層といった層構造になっています。胃粘膜が深く傷つき、粘膜下層以下まで達したものが胃潰瘍です。半数以上はピロリ菌感によるもので、その他NSAIDsなどの薬剤による副作用やストレス、飲酒などが原因となっています。
胃潰瘍の主な症状はみぞおちの痛み、胸やけ、げっぷ、胃もたれなどです。潰瘍によって胃壁の血管が障害された場合出血が起こり、吐血や黒色便の下血などがみられることもあります。治療は胃酸分泌抑制薬や胃粘膜修復薬などによる薬物治療が一般的です。しかし、出血が多い場合は内視鏡による止血処理を行い、さらに深く進行して胃壁に穴が空いてしまう胃穿孔がおこった場合には緊急手術が必要になることもあります。
ピロリ菌感染が陽性の場合、潰瘍が落ちついたころを見はからってピロリ菌除菌治療を行うことで、再発を効果的に予防することができます。
十二指腸潰瘍
十二指腸潰瘍は十二指腸の粘膜が炎症によって深く傷ついた状態で、胃潰瘍と同様にピロリ菌感染によるものが主な原因となっており、その他にNSAIDsなどの副作用、ストレスなどが続くのも胃潰瘍と同様です。治療も胃潰瘍と同様になりますが、十二指腸壁は胃壁より薄いため、穿孔が起こりやすくなっていますので注意が必要です。
萎縮性胃炎
適切な治療をうけず慢性胃炎が続いている状態では、胃粘膜が修復されず、繊維化してしまう部分が増えてきます。この状態が萎縮性胃炎で、繊維化した胃粘膜は胃酸分泌などの機能を果たすことができなくなり、また再生することもありません。この状態で胃がんの発症リスクが上がりますが、胃粘膜が腸の扁平上皮に置き換わってしまう腸上皮化生の状態になると格段に胃がんの発症リスクが高まるとされています。そのため萎縮性胃炎の診断があった場合は、定期的に胃カメラ検査による経過観察が必須となります。
ピロリ菌感染症
ピロリ菌は正確にはヘリコバクター・ピロリという細菌の一種で、通常は生物が生息できないような強酸性の胃のなかにある尿酸からアンモニアを作り出して、胃酸を中和して粘膜上に棲みつきます。それによって、胃粘膜は障害され慢性胃炎、胃・十二指腸潰瘍、胃がんなどの主な原因となります。感染が判明したら除菌治療を行うことでこれらの疾患の発病・再発率は大きく低下します。
胃がん
胃がんは少し前まで日本人の中では罹患者数が一番多いがんでしたが、現在では診断法や治療法が確立されています。また、早期のうちであれば、開腹手術を行わず、内視鏡だけの治療で完治することができます。しかし早期のうちは自覚症状に乏しいため、発見された時はかなり進行してしまっていることもあります。そのため、胃がんの発症が増加する40歳をすぎたら定期的に胃カメラ検査をうけておくことが大切です。日本では胃がんの原因の90%以上がピロリ菌感染によるものとされています。そのためピロリ菌感染が陽性の場合、除菌治療を行っておくことで、胃がん発症リスクが大きく減らすことができます。
胃底腺ポリープ
胃の粘膜、特にピロリ菌感染のない健康な粘膜にできやすい良性のポリープです。胃がんに移行するケースはきわめて稀とされており、一般的には自覚症状もありませんので、ポリープの数や大きさを問わず経過観察となり、治療の必要はありません。
過形成性ポリープ
過形成ポリープは、胃粘膜に炎症がおこった部分に炎症細胞が集まってしまうことによって、その部分が盛り上がってしまうことで発症するポリープです。基本的には良性のものですが、稀にがん化することがあり、治療の必要がないものでも経過観察が必要です。がん細胞がまざっていると思われるものや、20mm以上に大きくなっているもの、出血の可能性があるものなどは内視鏡的に切除を行います。原因のほとんどはピロリ菌感染によると考えられています。
機能性ディスペプシア(FD:Functional Dyspepsia)
胃痛、胃もたれ、少し食べるだけですぐにお腹がいっぱいになってしまう早期飽満感など、胃のつらい症状があって、検査をうけても胃や十二指腸には炎症などの病変がみあたらないことが特徴の疾患です。胃の運動機能、知覚機能が障害されてしまうことが原因と考えられています。胃酸分泌抑制薬や胃の運動機能の修復薬などによる薬物療法や生活習慣の改善などによって治療を行います。
アニサキス症
アニサキスは海洋生物の寄生虫で、海洋生物の食物連鎖によって第二幼生が貝類を除く海の魚介類の内臓に寄生しています。しかし、宿主が死ぬと内臓からでて筋肉などに入り込みます。アニサキスが寄生している魚介類を生食、または加熱不十分でたべることで、人間の体内に入ると、消化管の粘膜に入り込もうとします。その際、粘膜はアレルギー反応を起こし、激しい痛みや吐き気・嘔吐といった症状が現れます。通常は胃の粘膜に潜り込む胃アニサキス症となりますが、稀に腸まで入り込んだり、消化管壁をつきやぶってしまったりすることもありますので、魚介類を食べたあと激しい胃痛などの症状が起こった場合、お早めに受診してください。
大腸疾患
感染性胃腸炎(食中毒・急性胃腸炎)
ウイルスや細菌などが原因となって起こるのが感染性胃腸炎です。原因となる病原体としては、ウイルスでは小型球形ウイルス(SRSV)、ノロウイルス、ロタウイルスなど、細菌ではO157などの病原性大腸菌、サルモネラ、カンピロバクターなどが主なもので、そのほかにアメーバなどの寄生虫が原因となることもあります。ウイルスが原因の場合は対症療法を行いながら安静に過ごすことで治療しますが、細菌が原因の場合には抗菌薬などを処方することもあります。
感染性胃腸炎では、嘔吐、下痢などによって身体の水分が失われやすく、脱水をおこさないために水分をどう補給するかが大切です。吐き戻しや激しい下痢などによってご自身で水分補給が難しい場合は、入院して点滴による水分補給を行うこともあります。
虫垂炎
盲腸の先にひものように飛び出している虫垂に便などが入り込んで閉塞してしまい、炎症を起こしてしまうのが虫垂炎で、俗に盲腸ということもあります。初期にはみぞおちのあたりが痛み、吐き気などがともなうこともあります。だんだん痛みは下がっていき、最終的には右下腹部の痛みとなります。近年では抗菌薬などの保存的療法が中心となってきていますが、進行している場合や腹膜炎を合併している場合には開腹手術となります。
大腸ポリープ
大腸にできるポリープで、腫瘍性のものと非腫瘍性のものにわけられています。そのうち多くは腫瘍性の腺腫とよばれるもので、腺腫自体は良性の腫瘍ですが、時間をかけてゆっくりと成長していくうちに一定確率でがん化することがわかっています。大腸ポリープはよほど大きくならないかぎり、自覚症状がありません。腹部X線検査などで偶然写ることもありますが、確実に発見できるのは大腸カメラ検査だけです。大腸カメラ検査で腺腫を発見した場合、その塲で切除してしまうこともできます(大きさや数にもよります)。大腸がんのほとんどは腺腫から発症しますので、大腸ポリープを切除しておくことで将来のがん化を防ぐ予防の意味があります。健康診断の際に行う便潜血検査が陽性の場合、3割程度の方に大腸ポリープが見つかります。便潜血検査は大腸がんのスクリーニングですが、ポリープの可能性のほうが高いため、便潜血検査陽性になった方はできるだけはやめに大腸カメラ検査を受けることが大切です。
大腸がん
大腸がんは現代日本では大きく増加しており、罹患者数では男女計で1位、死亡数では男女計で2位と上位をしめています。以前は胃がんがトップだったのですが、食生活の欧米化などによって大腸がんが増えてきました。
大腸がんは進行がゆっくりしており、早期のうちに発見すれば内視鏡だけの簡単な治療で完治させることができますが、自覚症状に乏しいため定期的な大腸カメラ検査が、確実に早期の大腸がんを発見するための唯一の方法となっています。
大腸カメラ検査で腺腫を発見しその塲で切除しておけば、将来の大腸がんの発症を確実に低減することができます。
腸閉塞(イレウス)
過去の腸管の手術痕の癒着、大腸がんによる閉塞などのほか、腸が一時的にけいれんして蠕動運動が途絶えてしまうことなどで、便やガスが詰まってそこから先に送られなくなってしまうのが腸閉塞でイレウスということもあります。激しい腹痛、腹部膨満感、嘔吐などが主な症状で、重症の場合閉塞した部分が壊死してしまうこともありますので、緊急に治療が必要です。
大腸憩室
腸粘膜が小さな風船のように腸管の外側に向けてへこんでしまった状態です。多くの場合排便の際の強いいきみなどで腸内の圧力が高まって、弱い部分に向かってへこんでしまうことによると考えられていますが、生まれつきのものも稀にあります。それだけでは治療の必要はありませんが、炎症を起こしたり出血したりすることがあり注意が必要です。
大腸憩室炎
大腸憩室に便が入り込むなどで炎症を起こしてしまったものが大腸憩室炎で、腹痛、発熱といった症状が現れます。通常は抗菌薬などの薬物療法で治まりますが、出血をおこすことや、炎症が深く拡がり穿孔を起こしてしまうこともあり注意が必要です。
憩室出血
憩室の部分は腸壁が薄くなっているため、時に突然出血することがあります。憩室出血では腹痛をともなわずに突然血便が出ることが特徴的です。一般的には、絶食し腸を安静にすることで回復しますが、出血が止まらない場合や繰り返し出血が起こる場合には手術が必要になることもあります。憩室出血は抗血栓薬や抗凝固薬などいわゆる血液をサラサラにする薬を服用していると起こりやすいといわれています。
虚血性腸炎
大腸の血管が一時的に閉塞し血流が滞るために、大腸粘膜が酸欠や栄養不足となり急激な炎症を起こして出血します。突然の腹痛があり普通の排便があった後、血便がでることが特徴的で、便器が真っ赤になるほど出血し救急搬送となる場合もあります。通常は数日の絶食によって腸管を安静にすることで回復しますが、炎症が激しく腸穿孔が起こることもあるため注意が必要です。
潰瘍性大腸炎
大腸に慢性的に炎症が起こる疾患で、原因は今のところ不明ですが近年の研究で自己免疫がかかわっていることがわかってきています。炎症は直腸から発症し、結腸から盲腸方向へと連続的に拡がっていく特徴的な病変を大腸カメラ検査で確認することができ、その際に組織を採取して病理検査を行い確定診断となります。症状は腹痛、下痢、血便などで症状が強く現れる活動期(再燃期)と症状が現れない寛解期を繰り返すことが特徴的です。原因が不明で完治するための治療法も確立していないことから、国の難病に指定されていますが、近年開発された5-ASA製剤が有効で、免疫調整薬などを組み合わせた薬物療法を行い、活動期には寛解をめざし、寛解期をできるだけ長く続けることを目指す治療によって発病前の日常生活を送ることができます。ただし炎症が激しく腸管穿孔が起こるような場合には手術が必要になることもあります。比較的若い世代に多い疾患ですが、高齢者の発病も報告されています。
クローン病
潰瘍性大腸炎と同様、消化管が慢性的に炎症をおこす疾患で、症状の強く現れる活動期(再燃期)と症状がおちついている寛解期を繰り返すこと、原因は不明ながら自己免疫が関係していると考えられているところ、完治に導く治療法が確立していないことなども潰瘍性大腸炎とよく似ており、同じく国の難病に指定されています。
クローン病では口から肛門までのどこにでも炎症が起こる可能性があり、炎症は連続的ではなくランダムに現れることが潰瘍性大腸炎と大きく異なるところです。
治療も潰瘍性大腸炎と同様、5-ASA製剤を中心に様々な薬物による薬物療法が中心となり、活動期には寛解への誘導、寛解期にはその状態をできるだけ長く維持するために投薬を続けます。
ただし、クローン病では比較的炎症が消化管に深く進行しやすく、活動期には経管栄養などの栄養療法が必要になる場合もあります。また穿孔なども起こりやすいため手術が必要になることもあります。






